Sabe-se, que a única forma de evitar uma gravidez indesejada é o uso de métodos contraceptivos. Entre os diferentes tipos disponíveis, estão os que exigem uma atenção diária, como é o caso da pílulas anticoncepcionais e os de longa duração como o DIU.
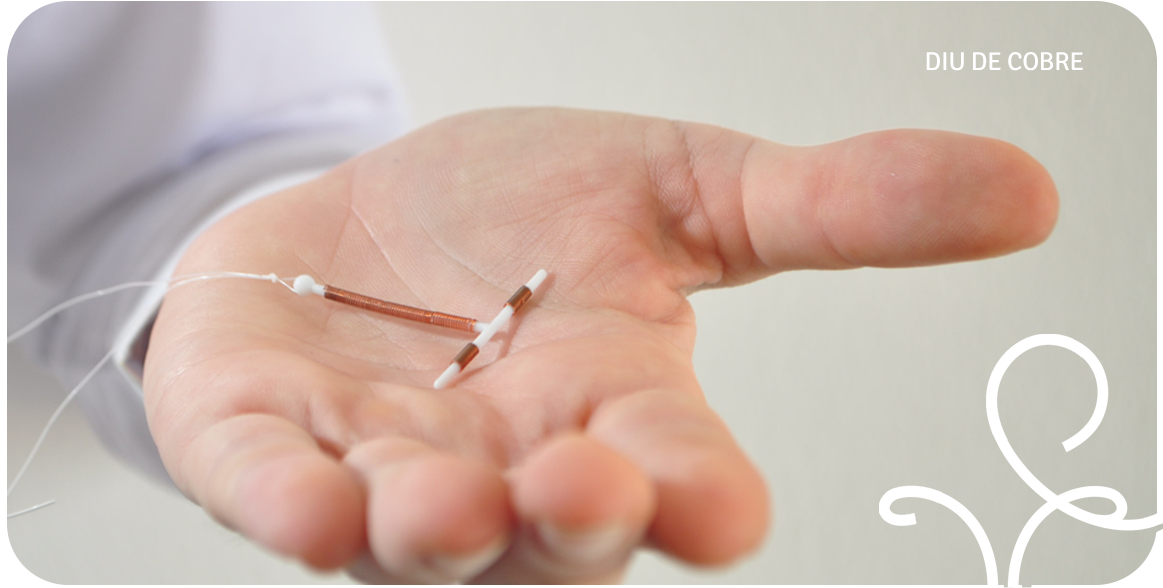
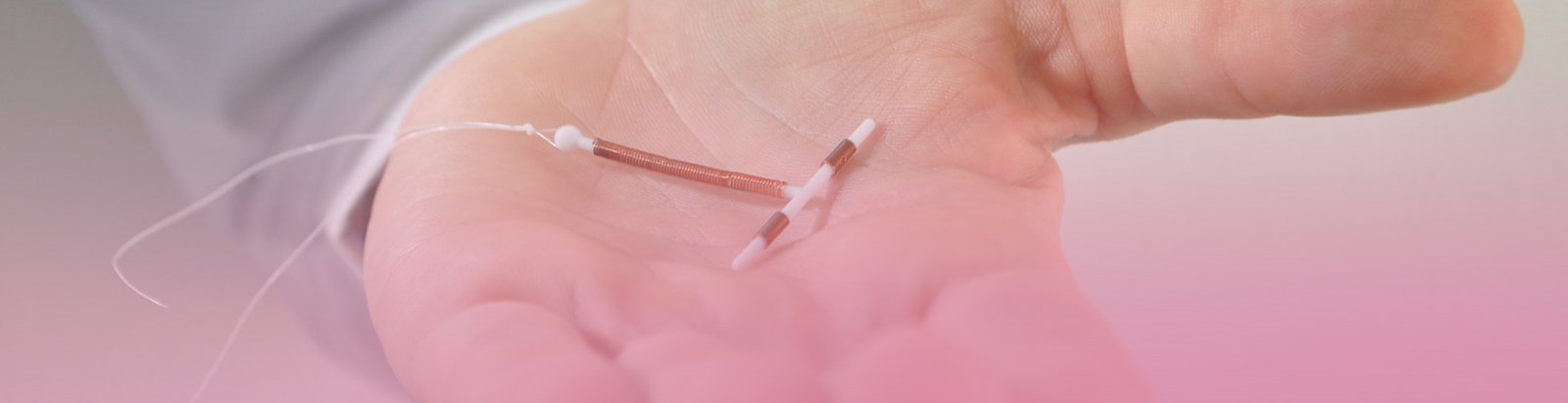
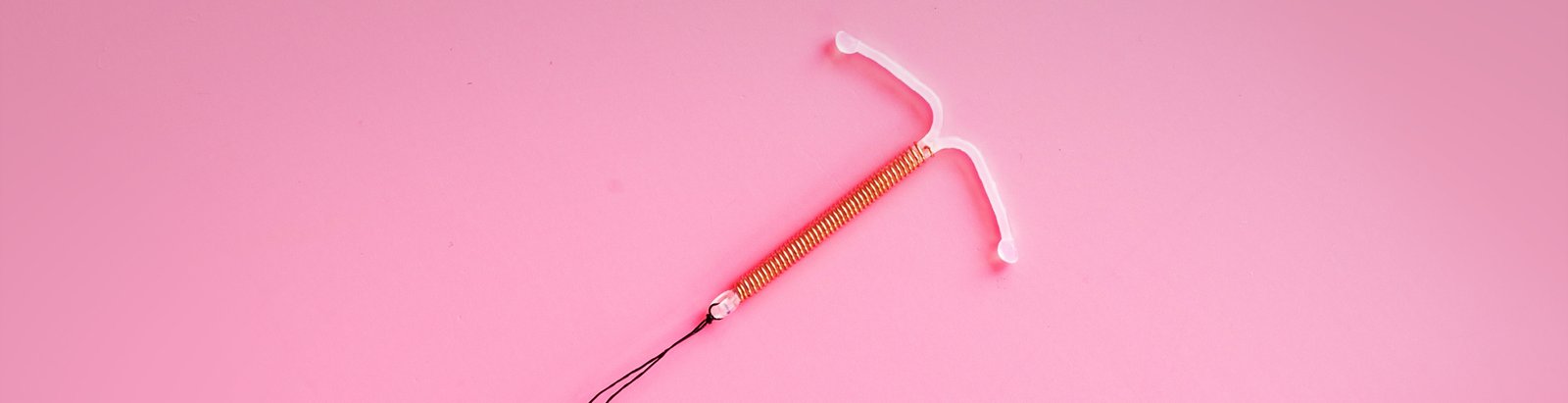
O DIU é um dispositivo inserido no útero em formato de T com hastes laterais e um fio na parte inferior para facilitar a remoção. É considerado o principal representante dos métodos classificados na categoriaLARC (long-acting reversible contraceptive), contraceptivos reversíveis de longa duração. Isso significa que o DIU que pode ser removido a qualquer momento que a mulher desejar engravidar sem nenhum tipo de prejuízo para fertilidade.
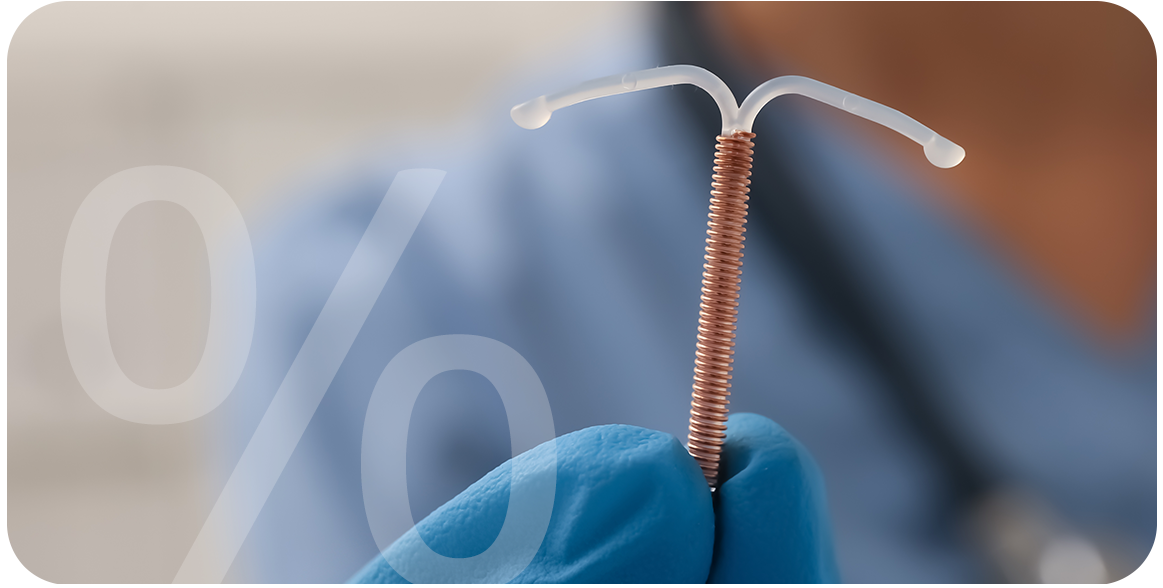
De alta eficácia na prevenção da gravidez, quase 100%, estatisticamente ocupa o segundo entre os métodos de planejamento familiar, com uso estimado no mundo por milhões de mulheres, por características como a longa duração, a reversibilidade e os altos percentuais de eficácia.
Os principais tipos de DIU são o de cobre, o com fio de prata e o hormonal, que libera hormônios para prevenir a gravidez. O DIU Kyleena é o tipo de DIU hormonal mais moderno disponível atualmente. Acompanhe a leitura até o final e saiba tudo sobre ele. Confira!
DIU Kyleena
Para prevenir a gravidez, o DIU hormonal libera pequenas doses diárias de um hormônio semelhante à progesterona, o levonorgestrel, um dos principais hormônios femininos cuja atuação é fundamental na gravidez.
O DIU Kyleena foi desenvolvido em 2016 e logo se tornou popular entre as mulheres. Isso porque, tem algumas características que o diferenciam de seu antecessor, o DIU Mirena desenvolvido em 2001, como o tamanho e a quantidade de hormônio liberada.
DIU Kyleena, por exemplo, é menor, aspecto que facilita a colocação, tem 30 mm de comprimento, 28mm de largura e 1,9 mm de espessura. bem como armazena e libera diariamente menos levonorgestrel; contém 19,5 mg e libera aproximadamente 9 mcg (microgramas) por dia, quantidade que não interfere na eficácia.
Diferentes estudos confirmam a eficácia do DIU Kyleena na prevenção da gravidez, quase 100%. Mulheres que o utilizam podem contar com essa eficácia por até 5 anos, tempo de duração, depois disso, se ainda não houver o desejo de maternidade ele deve ser substituído.
Entenda como o DIU Kyleena atua na prevenção da gravidez

A cada ciclo menstrual, processo que acontece de forma cíclica desde a puberdade preparando o corpo para uma possível gravidez, os ovários liberam um óvulo, gameta ou célula sexual feminina para ser fecundado pelo espermatozoide, gameta ou célula sexual masculina.
O óvulo é captado pelas tubas uterinas, órgãos que abrigam a fecundação e fazem a ligação entre os ovários e o útero.
Durante o orgasmo masculino, milhares de espermatozoides são liberados no organismo feminino, porém apenas um deles alcança o óvulo e o penetra, gerando a primeira célula do embrião, que inicia seu desenvolvimento ainda nas tubas uterinas enquanto é transportado ao útero para se implantar no endométrio, camada interna e dar início à gestação.
Para a implantação ser bem-sucedida, o endométrio é preparado pelo estrogênio e progesterona. O estrogênio o torna mais espesso e vascularizado, características que permitir a troca de nutrientes com a mãe até a placenta estar estabelecida e assumir essa função, enquanto a progesterona estratifica o processo.
O Kyleena atua da seguinte forma para prevenir a gravidez:
A colocação do DIU Kyleena deve ser feita apenas pelo ginecologista, o procedimento dura entre 10 e 20 minutos e não exige nenhum tipo de sedação. A mulher é liberada em seguida e pode retomar normalmente as atividades diárias.
Efeitos colaterais podem ocorrer em alguns casos, incluindo um leve sangramento que acontece fora do período menstrual, conhecido como sangramento de escape ou spotting, que pode durar entre 3 meses e 6 meses. Contudo, o risco de infecção é praticamente inexistente, bem como as chances de gravidez ectópica, condição em que o embrião se implanta em uma das tubas uterinas em vez do útero.
No entanto, apesar de todos os benefícios do DIU Kyleena, ele não é adequado a todas as mulheres, especialmente para aquelas que não podem utilizar hormônios. Por isso, a definição do melhor método contraceptivo deve ser sempre feita junto com o especialista, após a realização de diferentes exames.
Siga o link e conheça em detalhes tudo sobre o DIU Kyleena!
 NOG | WhatsApp
NOG | WhatsApp