 NOG | WhatsApp
NOG | WhatsApp
 NOG | WhatsApp
NOG | WhatsApp
A pré-eclâmpsia é uma desordem hipertensiva específica da gravidez. É caracterizada pelo agravamento da pressão alta e presença significativa de proteinúria (perda de proteína pela urina) após as 20 semanas de gestação.
Se não for devidamente acompanhada, a pré-eclâmpsia pode evoluir para eclâmpsia, que é a ocorrência de convulsões generalizadas que colocam em risco a vida da mãe e do feto, sendo apontada como uma das causas mais importantes de mortalidade materna e perinatal.
Essa condição também está associada a um alto risco de complicações, como restrição do crescimento fetal, descolamento da placenta e parto prematuro. Quando o pré-natal é feito com rigor, tais casos podem ser evitados ou conduzidos de forma mais efetiva possível, preservando a mulher e o bebê.
A pré-eclâmpsia é de etiologia bastante complexa. O primeiro passo para o desenvolvimento da doença é a quebra da tolerância imunológica. Nesse sentido, precisamos lembrar que a gravidez tem um mecanismo especial de tolerância imunológica, necessário para evitar que o corpo materno rejeite o feto, que também é portador de 50% da carga genética paterna.
Assim, ocorre uma interação fisiológica entre as células da placenta (trofoblastos) e as células do sistema imunológico materno. O “diálogo” entre os dois grupos celulares garante o estabelecimento da tolerância, evitando a expulsão do feto.
Na pré-eclâmpsia, ocorrem falhas nessa interação celular, causando a quebra da tolerância imunológica. Por consequência, o organismo materno não consegue manter o desenvolvimento circulatório adequado no ambiente uterino, resultando em um desequilíbrio entre o estresse oxidativo e a função antioxidativa da placenta.
A soma desses mecanismos com outras condições da saúde materna culmina na disfunção placentária. Assim, a resposta imunológica da gestante pode causar danos às paredes dos vasos sanguíneos, ocasionando vasoconstrição e aumento da pressão arterial.
Os fatores que aumentam o risco de pré-eclâmpsia são:
Quanto à incidência, as estatísticas podem estar subestimadas, mas acredita-se que, em nosso país, 1,5% das gestantes apresentam pré-eclâmpsia e 0,5% chegam à eclâmpsia. Portanto, não é uma condição frequente, mas devido ao risco de agravamento e mortalidade, requer extrema atenção.
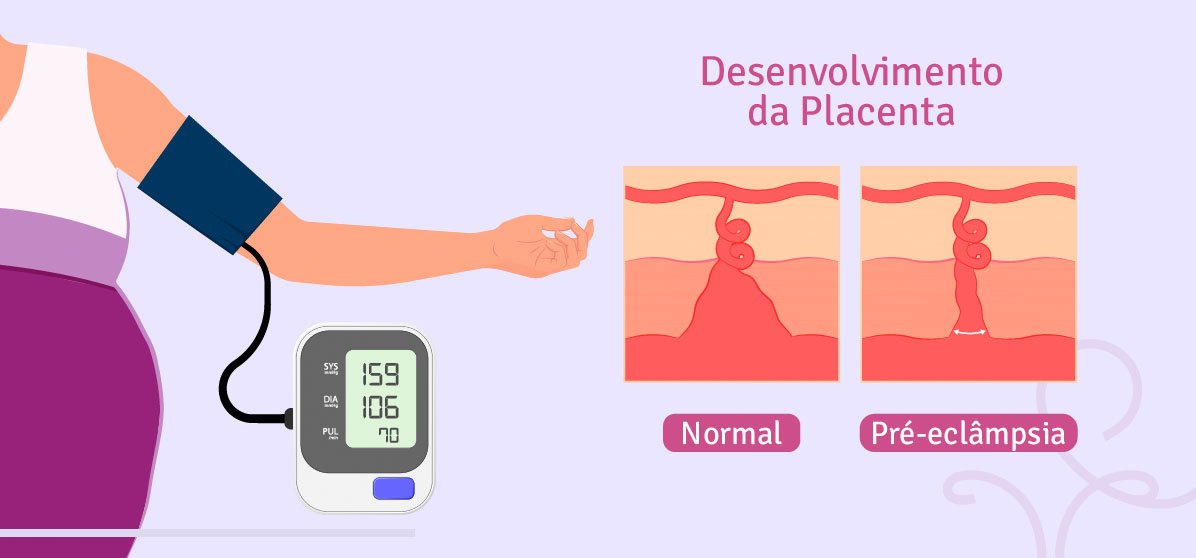
Gestantes com pré-eclâmpsia podem não observar nenhum sintoma em seu dia a dia, mas a doença é normalmente identificada pela elevação da pressão arterial — maior ou igual a 140 x 90 mmHg. Inchaço nos membros inferiores, nas mãos e na face e aumento excessivo do peso corporal também podem ocorrer.
Quando a pré-eclâmpsia tem características graves pode provocar dor de cabeça, distúrbios visuais, náuseas, dificuldade para respirar, entre outros sintomas que se apresentam raramente.
Já o sintoma característico da eclâmpsia é a convulsão, que pode ser precedida por algumas das manifestações mencionadas, como dor de cabeça e perturbações visuais, além de dor de estômago e sangramento vaginal.
O diagnóstico de pré-eclâmpsia é confirmado mediante avaliação clínica e exames de sangue e urina. Os principais critérios são a aferição da pressão arterial com resultado igual ou maior que 140 x 90 mmHg e análise de urina que revele proteinúria de 24 horas acima de 300 mg.
A história clínica e reprodutiva e os sintomas relatados pela paciente também podem ajudar na identificação da doença.
Uma avaliação mais aprofundada pode requerer mais análises, incluindo: hemograma completo, contagem de plaquetas, creatinina, ácido úrico e teste de função hepática.
Dessa forma, quando a gestante apresenta pressão alta após a 20ª semana, mas não há proteinúria no exame de urina, as alterações laboratoriais que indicam lesões recentes em órgãos-alvo associadas ao quadro hipertensivo também podem apontar para pré-eclâmpsia. Exemplos são:
O monitoramento fetal com cardiotocografia e a avaliação do volume do líquido amniótico são outros recursos importantes no acompanhamento da gestante com pré-eclâmpsia.
O pré-natal criterioso é fundamental para mulheres com pré-eclâmpsia. Com as orientações médicas e a aferição regular da pressão arterial é possível controlar quadros mais brandos e evitar que evoluam para eclâmpsia. Nas situações em que a gestante apresenta características mais graves da doença, pode ser necessária a antecipação do parto.