Apesar de a gravidez ser um momento especial para as mulheres, normalmente gera bastante ansiedade e alguns fatores costumam ser motivo de preocupação, como o desenvolvimento adequado, sem nenhum tipo de intercorrência e o parto; é bastante comum a dúvida sobre a melhor forma de nascimento.
Durante as consultas de pré-natal, todas as dúvidas são esclarecidas, bem como é feito um acompanhamento criterioso da saúde da mãe e do futuro bebê, o que ajuda a evitar possíveis complicações ou mesmo permite interferências para garantir um desfecho favorável.
O nascimento pode ocorrer de duas maneiras, pelo parto vaginal, que possui diferentes subtipos ou por cesariana, cada um tem seus benefícios. Contudo, só é possível definir o tipo de parto mais adequado para cada gestante a partir do acompanhamento pré-natal. O objetivo, nesse caso, é garantir que a escolha seja a mais benéfica para a mãe e seu filho.
Abordamos, nesse texto, tudo sobre o parto vaginal, destacando os benefícios. Continue a leitura até o final e confira!
Saiba mais sobre o parto vaginal
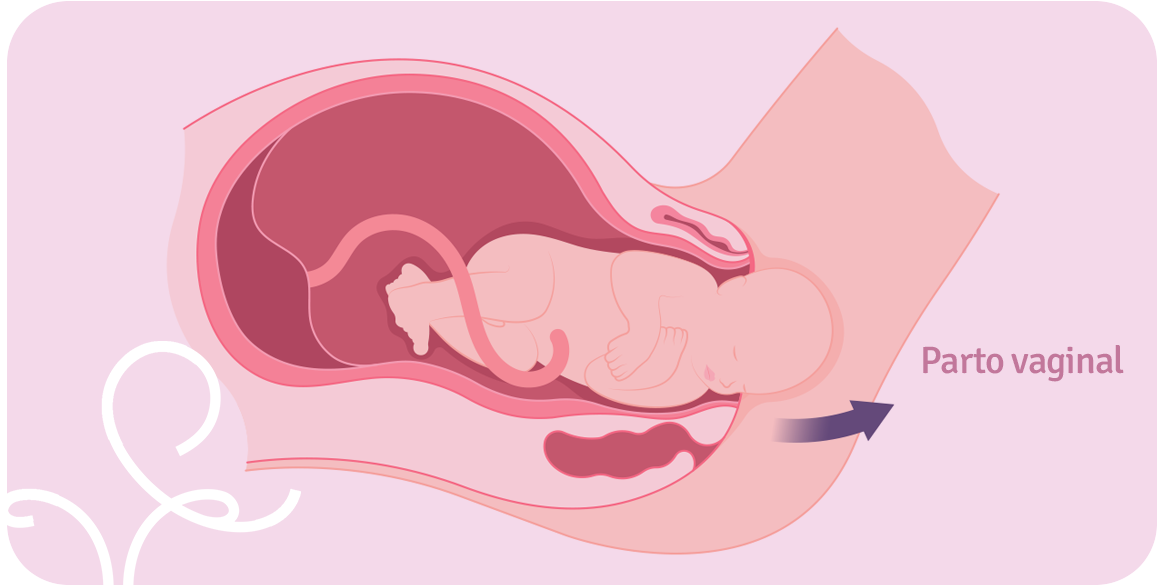
A vagina compõem o conjunto dos órgãos reprodutores femininos. Sua função é possibilitar a saída do fluxo menstrual, receber o pênis durante a relação sexual e permitir da saída do bebê, que ocorre pelo canal vaginal.
Assim, o parto vaginal é considerado a forma mais natural de nascimento. Também conhecido como parto normal, pode ser realizado com anestesia para aliviar a dor ou sem. Se a opção for por não utilizar anestésicos a dor pode ser controlada por técnicas específicas.
O parto vaginal, além do nascimento de forma tradicional é ainda dividido em subtipos, como por exemplo o de lótus, em que o cordão umbilical não é cortado, separa-se do umbigo naturalmente para o bebê permanecer conectado à placenta até que ocorra a transfusão total de sangue ou o de cócoras, posição que facilita sua expulsão.
Principais etapas do parto vaginal:
- rompimento da bolsa amniótica: durante o trabalho de parto, a bolsa amniótica se rompe anunciando o nascimento;
- contrações uterinas: as contrações uterinas marcam o início do trabalho de parto. Têm duração de aproximadamente 1 minuto em intervalos que variam de 5 minutos a uma hora e auxiliam o movimento do bebê em direção a abertura do canal vaginal;
- dilatação do colo do útero: o colo do útero se dilata para possibilitar a passagem do bebê. A abertura deve ser de aproximadamente 10 cm para que isso aconteça;
- corte do cordão umbilical e expulsão da placenta: o cordão umbilical é cortado logo após o nascimento, enquanto a placenta é expelida naturalmente com auxílio das contrações.
A mulher pode escolher entre os tipos de parto vaginal para ter seu filho, se deseja ou não receber anestesia. Porém, o nascimento deve sempre idealmente ocorrer em ambiente hospitalar ou em clínicas especializadas, pois o suporte estrutural e clínico é essencial para garantir a segurança de ambos.
Conheça os principais benefícios do parto vaginal
Diferentes estudos reconhecem os benefícios do parto vaginal para a mãe e seu filho, da recuperação às chances de o bebê desenvolver problemas após o nascimento. Veja abaixo:
- recuperação mais rápida, com menos dor;
- menor risco de complicações, como sangramento e infecções;
- menor risco de o bebê nascer prematuro;
- menor risco de o bebê desenvolver problemas respiratórios;
- a amamentação é mais fácil, bem como os cuidados com o bebê podem iniciar mais cedo;
- as chances de complicações em futuras gestações também são menores.
Além disso, o parto vaginal é considerado mais seguro e, por isso, geralmente é a principal indicação dos obstetras.
No entanto, não é possível prever como o trabalho de parto vai acontecer, isso significa que muitas vezes é feita a opção pela cesariana durante o processo. Em algumas situações pode ser ainda necessária uma intervenção para remoção da placenta ou reparar lesões que podem ocorrer na vagina ou no útero.
Por outro lado, ainda que os benefícios do parto vaginal sejam amplamente reconhecidos por estudos, esse tipo de nascimento pode ser contraindicado em alguns casos. Saiba mais a seguir.
Quando o parto vaginal é contraindicado?
Nem sempre o parto vaginal é a opção mais adequada. Algumas condições podem torná-lo arriscado tanto para a mãe quanto para o bebê e o nascimento por cesariana pode ser necessário para garantir a segurança de ambos. Veja abaixo alguns exemplos:
- descolamento prematuro da placenta: condição em que a placenta se separa da parede do útero antes do nascimento. Isso pode causar hemorragia e privar o bebê de oxigênio;
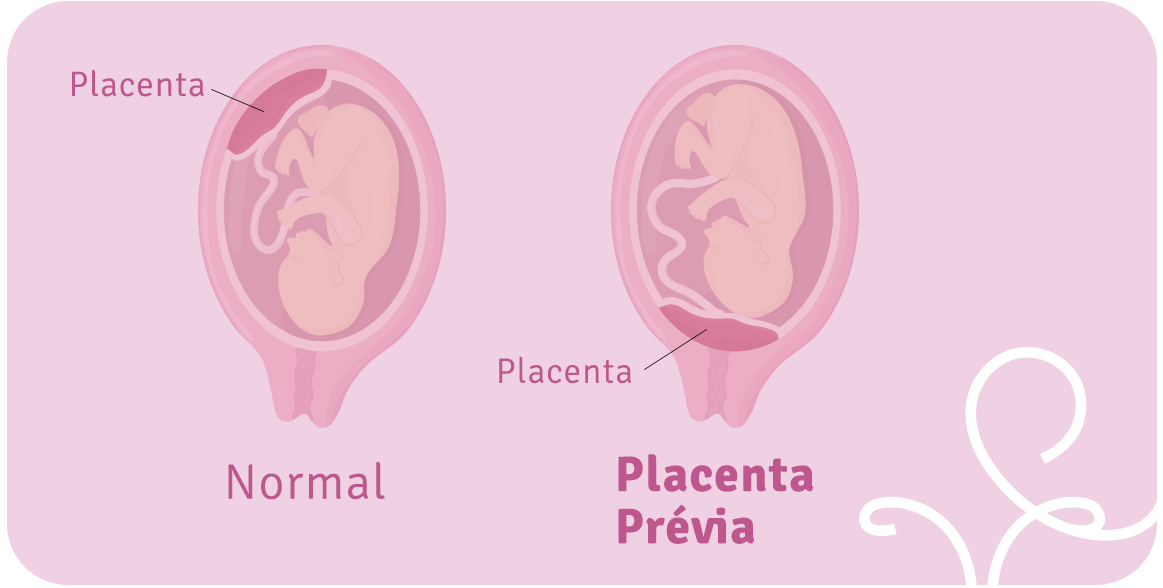
- placenta prévia: quando a placenta cobre total ou parcialmente o colo do útero. O parto vaginal pode provocar hemorragia grave, com risco para a mãe e seu filho;
- cicatrizes uterinas: de acordo com a extensão e localização aumentam as chances de ruptura uterina durante o parto vaginal;
- pré-eclâmpsia: condição caracterizada por hipertensão geralmente após a 20ª semana de gestação. Nos quadros graves, pode evoluir para eclâmpsia e o parto vaginal representar risco para mãe e seu bebê;
- macrossomia fetal: quando o feto pesa 4kg ou mais, dificultando o parto vaginal e aumentando os riscos de complicações;
- gestação múltipla: a cesariana pode ser a melhor opção para garantir a segurança de todos;
- sofrimento fetal: quando o bebê não está recebendo oxigênio suficiente. Se a condição não melhorar rapidamente, a cesariana é a forma mais segura para garantir seu bem-estar;
- apresentação anômala: quando o bebê não está na posição ideal para o parto vaginal;
- desproporção cefalopélvica (DCP):condição em que a cabeça do bebê ou seu corpo são muito grandes para passar pela pelve da mãe;
- trabalho de parto prolongado: quando a dilatação do colo do útero é inadequada e não há progressão na descida do bebê; a exaustão materna pode aumentar o risco de complicações.
Portanto, apesar de todos os benefícios do parto vaginal, a definição da melhor forma de nascimento pode ser feita apenas pelo especialista durante o pré-natal.
Siga o link e conheça em detalhes todos os tipos de parto!
 NOG | WhatsApp
NOG | WhatsApp